文部科学省は7月28日、「学校保健統計調査-令和2年度(確定値)」を公表した。令和2年の12歳児の永久歯の1人当たりのむし歯(う歯)本数が、0・68本となった。

文部科学省は7月28日、「学校保健統計調査-令和2年度(確定値)」を公表した。令和2年の12歳児の永久歯の1人当たりのむし歯(う歯)本数が、0・68本となった。

社会保障審議会の第80回医療部会が8月5日、オンライン方式で開催され、7月29日に開催された医療保険部会に引き続き、2022年度診療報酬改定の「基本方針」に関する協議・検討が始まった。
検討にあたっての柱は、「健康寿命の延伸、人生百年時代に向けた『全世代型社会保障』の実現」「患者・国民に身近な医療の実現」「どこに住んでいても適切な医療を安心して受けられる社会の実現、医師等の働き方改革の推進」「社会保障制度の安定性・持続可能性の確保、経済・財政との調和」としている。
また、改定の基本的視点は、「医療従事者の負担軽減、医師等の働き方改革の推進」「患者・国民にとって身近であって、安心・安全で質の高い医療の実現」「医療機能の分化・強化、連携と地域包括ケアシステムの推進」「効率化・適正化を通じた制度の安定性・持続可能性の向上」とした。
社会保障費抑制方針は「骨太2018」を踏襲
今回の社保審の検討の中で、特に歯科に関する内容を見ると、感染症対策にも関連する口腔健康管理の充実、通院困難者への医療提供の必要性などを踏まえて改定の必要性が指摘されている。さらに、新型コロナウイルス感染症への諸対策を念頭に置いた議論が必要であることなども指摘されている。
そのほか、「改正医療法等の施行に向けた検討状況について」「データヘルス改革に関する工程表及び今後の検討について」「専門医に関する広告について(医療情報の提供内容等のあり方に関する検討会における検討状況)」「『経済財政運営と改革の基本方針2021』、『成長戦略(2021年)』および『規制改革実施計画』の概要について」の報告があった。
今後の動向には十分な注視が必要
既に、政府の2022年度予算概算要求基準については、去る7月7日に「令和4年度予算概算要求に当たっての基本的な方針」、いわゆる概算要求基準を閣議決定しており、各省庁等では、本年8月末が財務省への提出期限となっている2022年度予算概算要求案の編成作業に入っている。社会保障関連経費については、「骨太方針2018」の中で掲げられた社会保障費抑制方針の路線をそのまま踏襲している。
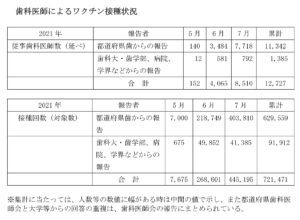
歯科医師による新型コロナワクチンが72万回を超える/日本歯科医師会が公表
日本歯科医師会は8月31日、本年5月から7月末までに実施した歯科医師による新型コロナウイルス感染症のワクチン接種状況を公表した。
それによると5~7月末までに34都道府県、151会場で、延べ1万2,727人の歯科医師が、累計72万1,471人の接種を行ったことが明らかになっている。また、8月に入っても、引き続き全国の接種会場で歯科医師によるワクチン接種が行われているため、「接種回数はすでに100万回を超えている」と見込んでおり、集計が終わり次第報告する予定。
本年4月26日の厚労省通知「新型コロナウイルス感染症に係るワクチン接種のための筋肉内注射の歯科医師による実施について」を受け、日本歯科医師会は都道府県の各歯科医師会に協力を要請した。また、日本歯科医師会が5月18日から開始したワクチン接種に係る教育研修では、現在、1万9,000人を超える歯科医師が受講を修了し、実技研修も受け、要請に備えて待機している状況だ。
都道府県歯科医師会からの報告では、5~7月にワクチン接種に協力した歯科医師の延べ数は1万1,342人、全国の歯科大学・歯学部、病院、学会等からの報告では、1,385人で、累計1万2,727人。接種回答(対象数)は、都道府県歯科医師会からの報告では62万9,559回、全国の歯科大学・大学歯学部、病院、学会等からの報告では9万1,912回で、累計72万1,471回にのぼるという。
2020年度概算医療費は42.2兆円で対前年度1.4兆円減/減少額・幅とも過去最大に
―受診延べ日数は「8.5%減」に
厚生労働省は8月31日、2020年度の「医療費の動向」を発表した。それによると、2020年度医の概算医療費は総額42.2兆円で、前年度比約1.4兆円減(対前年度比3.2%減)と、減少額・幅ともに過去最大となっていることがわかった。医療機関を受診した延べ患者数に相当する「受診延べ日数」は8.5%減と大幅に減少した。
◆歯科医療費は0.8%減の3.0兆円に
医療費の内訳を診療種類別にみると、入院17.0 兆円(構成割合 40.4%)、入院外 14.2 兆円(同33.7%)、歯科 3.0 兆円(同7.1%)、調剤 7.5 兆円(同17.9%)となっている。
また、医療費を診療種類別に見ると、入院が3.4%減の17.0兆円、入院外が4.4%減の14.2兆円、歯科が0.8%減の3.0兆円、調剤が2.7%減の7.5兆円だった。受診延べ日数の診療種類別伸び率は、入院が5.8%減、入院外が10.1%減、歯科が6.9%減となっている。医療費全体の減少分1.4兆円のうち、約1.24兆円が医科分に当たる。
◆1日当たり医療費は「5.8%増」に
1日当たり医療費の伸び率は5.8%増となった。診療種類別の内訳は、入院が2.6%増、入院外が6.4%増、歯科が6.6%増、調剤が7.3%増となっている。
2022年度厚生労働省「保険局」予算概算要求案の主な内容
厚生労働省の2022年度予算概算要求案が8月31日、財務省に提出されたが、そのうち「保険局」の主な要求内容が明らかになった。
保険局予算案の柱は、①地域包括ケアシステムの構築等に向けた安心で質の高い医療・介護サービスの提供、②健康で安全な生活の確保、③地域共生社会の実現に向けた地域づくりと暮らしの安全確保、④東日本大震災や熊本地震をはじめとした災害からの復旧・復興への支援―の4本となっている。
これらのうち、①の安心で質の高い医療等サービスの提供では、各医療保険制度などに関する医療費国庫負担を2022年度予算では10兆1788億円(2021年度予算では、9兆8533億円)、 国民健康保険への財政支援3104億円(同3104億円)、被用者保険への財政支援825億円(820億円)―などを要求している。
2022年度厚労省予算概算要求案がまとまる/歯科保健課は「歯科口腔保健・歯科保健医療提供体制の推進」などを要求
厚生労働省は8月31日、財務省に対し「2022年度予算概算要求案」を提出した。それによると、その概算要求額は、一般会計は前年度当初予算比8,070億円増の33兆9,450億円となり、過去最大の要求案となっている。その中で、年金・医療等に係る経費が31兆7,791億円となっている。
概算要求案の柱は、①新型コロナの経験を踏まえた柔軟で強靱な保健・医療・介護の構築、②ポストコロナに向けた「成長と雇用の好循環」の実現、③⼦どもを産み育てやすい社会の実現、④安心して暮らせる社会の構築―の4本となっている。
◆主な歯科保健関連政策
概算要求案のうち歯科保健行政をつかさどる医政局の要求額は2362億2400万円(対前年度当初予算比122億7500万円増)となっている。
その中で、歯科保健課関連の要求内容を見ると、「歯科口腔保健・歯科保健医療提供体制の推進」に18億9800万円を要求しているほか、「歯周病予防に関する実証事業」に9600万円を要求している。ともに継続事業だ。
そのうち、歯科口腔保健・歯科保健医療提供体制の推進」は、「歯科口腔保健の推進に関する基本的事項」中間評価報告書(平成30年9月)を踏まえ、地域の実情に応じた歯科口腔保健施策をさらに推進するため、自治体における歯科疾患の予防及び歯科口腔保健の推進体制の強化等の取組を支援するとともに、今後の歯科口腔保健施策の検討に必要な歯科保健状況を把握するための調査を実施することとしている。
また、「歯科保健医療ビジョン」や新型コロナウイルス感染症への対応等も踏まえた各地域での施策が実効的に進められるよう、これまで収集・分析をして蓄積してきた好事例を各地域で展開することにより、歯科保健医療提供体制の構築に向けて取り組む。あわせて、歯科専門職間の連携を進め、より質の高い歯科医療を提供する観点から、歯科衛生士・歯科技工士を確保するため、離職防止・復職支援のために必要な経費を支援するというもの。
それら推進のため、8020運動・口腔保健推進事業、歯科疾患実態調査、歯科医療提供体制構築推進事業、OSCEの在り方・評価者養成に係る調査・実証事業、歯科衛生士の人材確保推進事業、歯科技工士の人材確保対策事業、歯科医療関係者感染症予防講習会―2021年度に引き続き継続実施する計画だ。
米国の医学雑誌JAMAの2021年8月13日号にZion Congrave-Wilson氏の‶Change in Saliva RT-PCR Sensitivity Over the Course of SARS-CoV-2 Infection”という論文が発表された。
内容は、唾液を用いたPCR法と鼻咽頭によるPCR法を3〜7日ごとに最大4週間にわたり検査を行い、それぞれの感度の割合を調査したものだ。
結果として、唾液を用いたPCR法は感染初期の数週間に有症状の人の新型コロナウイルスを検出するには感度が高かった。しかし、無症候性の新型コロナウイルスキャリアの感度は、すべての時点で60%未満だったという。
唾液を用いたPCR法は、自費検査を提供する検査機関においても実施されており、陰性の場合は、希望があれば海外渡航用の陰性証明書も発行される。
今後、唾液を用いたPCR法の感度について、さらなる研究結果について注目される。
論文URL:https://jamanetwork.com/journals/jama/fullarticle/2783249
標準化対象を整理するには、キーワードが必要になる。それが「口腔内スナップショット」であることまでは、前号で述べた。初期は、口腔状態を災害時想定してマークシートを用いて入力し、電子データにすることより始まった。これは、東北大学で開発された「Dental Finder」を基礎にしている。それと同時に、診療所から共通形式でデータが出せるようにコード設定が開始された。各診療所において共通形式(CSV形式)で検索できるようにしていく。さらにCSV形式をHL7形式に変換して、地域医療ネットワークを設けることができるよう、プログラムも作成された。
次に、乳幼児・学校健診、節目・高齢者健診といった診療所以外のデータを抜き出し、地域医療ネットワークで使用できないかということが提案された。
これら歯科情報の標準化については、2013年度から実証実験が行われており、課題解決に向けた取り組みが進められている。
具体的なモデル事業が、行われることとなった。既に実証実験が済んだ取り組みについて簡単に説明をしたい。
——医療機関でのデータについて
医療機関内のレセコンのデータを、医療機関ごとに「口腔診査情報標準コード仕様」に基づきCSVデータとして出力する。口腔内の状態を変換できた・できない、の確認を行い具体的な改善を行う。医療機関では倫理審査委員会での申請や患者への説明、オプトアウトについて患者確認などを行う。その後、データを地域医療ネットワーク等へ移動する。可能であればデータ出力した患者さんの口腔状態の画面をコピー出力してもらう。仮想環境である地域医療ネットワーク等にデータをアップすることによって、身元確認等への活用が可能となる。
既に実施された実証実験では、最終的にモデル大学内に構築されたネットワークの仮想環境内へのデータアップまでは技術的に可能であることが確認されている。
——乳幼児・学校、節目 健診のデータについて
節目健診の結果もCSV形式で地域医療ネットワークにアップロードした。モデル事業では、紙で集計されたものをOCR処理をし、エクセルファイルで出力した。このエクセルファイルをデータ分析機関にて集計、分析後さらにCSVに変換して出力したものを、地域医療ネットワークにアップロードした。
※OCR処理(光学的文字認識)とは、手書きや印刷された文字を、イメージスキャナやデジタルカメラによって読み取り、コンピュータが利用できるデジタル文字コードに変換すること。
ここで、うまくデータ化できなかった事例として、学校健診があげられる。健診記号を集計し、結果をテキストファイルにしてCSV形式にすれば良いのだが、学校健診ならではの欠点があった。モデル事業を行った学校健診の用紙は、小中学校九年分の口腔状態を記載するフォーマットになっていた。
途中、転校や学区外の中学に進学したときなど、児童生徒たちをその都度追えないということが、現地の教諭から声があがった。各地に移動してしまった児童生徒たちのデータを、誰がクラウドにあげることを承諾するのか、という問題が生じるのである。
この部分は、これからの課題として残ってしまっている。
次回は、今後の事業計画について述べていきたい。
協会理事/広報・ホームページ部長 早坂 美都
(東京歯科保険医新聞2021年8月号3面掲載)
アルツハイマー病新薬で巨額出費必至/診療報酬への影響大、歯科は今から備えよ
アデュヘルムの米国での薬価は、患者1人、年間投与分で5.6万ドル。日本円にして610万円と、かなりの高額だ。
◆AD薬では支払い抑制に限界が
ただ、日本でも一時話題になった希少疾患の脊髄性筋萎縮症薬「ゾルゲンスマ」の米国薬価は2億円超だ。薬価で上を行く薬はほかにもあるが、この薬の問題は、患者人口が巨大なことだ。米国ではAD〝予備軍〟の軽度認知障害(MCI)を含めれば600万人のAD患者がいて、日本でも500万人を抱えると推定される。アデュヘルムが想定するMCIと軽度AD患者に絞っても100万人は下らない。
このため膨大な薬剤料の負担が発生する。米国では百万人の患者がこの薬を使うと、その支出額が560億ドル(約6.1兆円)に達する。AD患者の大半は六十五歳以上の高齢者だから、米国の公的医療保険(メディケア)に大半の財政のしわ寄せがいく。これをどうするか、と今米国では官民で議論が沸騰している。
◆アデュヘルム承認の可否は年内に判明か
昨年12月に、アデュヘルムの承認申請が提出されている日本も対岸の火事ではない。
承認するかどうかの審議は、早ければ年内にも結論がまとまるとみられる。米国と違う判断、すなわち承認しないとなれば日本の当局にとっての〝英断〟となるが、時に、米国と違う判断をする欧州と違って、日本の場合は過去を見る限りその可能性は極めて小さいだろう。
米国で承認された薬が日本では保険で使えないとなれば、同じ薬に対して日米当局の評価がまったく異なるという問題に発展する。米国同様にADに苦しむ多くの日本の患者、およびその家族に対し、新薬を望む声を無視する結果にもつながる。
◆米国に倣い日本もAD薬を承認か
結局は、米国に倣い日本もこのAD薬を承認する可能性が高いというのが大方の専門家の見方だ。
となると、日本の次の問題は高薬価に伴う財政負担をいかに軽減するかになる。
日本の薬価算定は複雑だが、単純化した机上計算として、先述したゾルゲンスマの例をもとに、国がアデュヘルムの薬価を米国に比べ3割引した場合にはその薬価は427万円になる。対象患者は日本でも100万人程度はいるから総支払額はこの1剤だけで4.2兆円となる。
◆過去にはオプジーボの先例が
実際には保険適用の対象となる患者を絞ったり、がん免疫薬「オプジーボ」であった過去の例のように、価格を何度も引き下げたりの操作を国がする可能性も大きいだろうから、ここまでの巨額にはいかないにしても、国が薬価を決める日本でも、ゾルゲンスマのような希少疾患薬と違って、巨大な患者人口を持つAD薬では、支払い抑制にも限界があるのが現実だ。
削減続きの薬価とは違って、医科と歯科の医療費はしばらくわずかな引き上げが続いてきたが、ここに影響が出かねない。薬価改定などで浮かせた薬価削減分が消えてしまえば、財務省などの矛先が医科、歯科の診療報酬にも向かわないとの保証はないだろう。
◆2024年度改定ではアデュヘルムの影響が
これから審議が本格化する2022年度診療報酬改定論議はセーフだろうが、その次の2024年度診療報酬改定の審議では、このアデュヘルム影響がもろにかぶる可能性を想定しておく必要はあるだろう。
歯科医療界としてのこれに対する備えは、相当な難問であるのは確かだ。即効性のある妙案が直ちに浮かぶはずもない。
ただ、少なくともいえることは、歯科診療が患者や利用者にもたらすベネフィットを徹底的に追い求め、その価値に基づく正当な診療報酬を要求する。このようなスタンスで理論武装を磨いていくのは、これまで以上に必須になるはずだ。
◆戦略的に有効な諸対策の検討を
中期的にはう蝕中心の「かかってからの治療」から高齢化・長寿化とともに膨大なアンメットニーズを抱える歯周病など予防分野、高齢介護施設への歯科訪問診療などに歯科医業界がシフトしていくことが、戦略的に有効なのではないか。診療報酬の在り方について、厚生労働省にも発想を変えてもらう必要もあろう。
歯周病はADとも密接な関係性があることを示唆する研究が進展する。こうした研究がもたらすエビデンスを中長期で構築し、理論武装していく姿勢・戦略が望まれるのではないだろうか。
筆者:東洋経済新報社 編集局報道部記者 大西 富士男
「東京歯科保険医新聞」2021年8月1日号10面掲載
前回まで述べた生前情報の蓄積と死後情報とのマッチングであるが、レセプトデータやレセコンの電子カルテ、乳児検診、成人歯周病健診によって得られた口腔診査情報を身元確認に利用できるとの法的根拠はなく、オプトアウトによる利活用はできないため、事前に患者さんからの承諾が必要となる。今後この方面での法整備が必要になるが、口腔内情報は極めてセンシティブな情報なので、慎重な対応が求められている。
「口腔診査情報標準コード」について
レセコンや歯科電子カルテ、歯科健診ソフトなどに入力された口腔診査情報は「口腔診査情報標準コード」に置き換えられ、「口腔状態スナップショット」として出力する。診療や検診の度に「口腔状態スナップショット」は最新の状態に保たれる。口腔の状態を共通の「口腔診査情報標準コード」で保存することにより、入力したプログラムでなくても同じ情報を得ることが可能となる。つまり「口腔状態スナップショット」にアクセスできれば身元確認での活用が可能となる。
東日本大震災前は、身元不明のご遺体の口腔状態については、紙での手書きフォームに記載されたものを用い、警察経由で各診療所に問い合わせがあった。また、乳幼児・学校健診、節目・高齢者の歯周病健診などの健診事業では、紙で集計された数字が行政に上がっていた。
震災直後の混乱の中、当時東北大学で開発された「Dental Finder」で、ご遺体の口腔情報を電子情報に置き換えるためのフォーマットを用い、問い合わせを始めた。しかし、各診療所や病院のデータ形式が統一されていなかったため、データ収集に時間がかかり、身元確認作業での活用が困難な状態であった。
「口腔診査情報標準コード」では歯種、現在歯・欠損歯の有無、現在歯の内容、欠損歯の内容、歯列・咬合の情報等が格納される。カルテ一号用紙の口腔内の状態をイメージすると分かりやすい。この他歯科医師会行動計画(改定版)のデンタルチャート(死後記録)項目と過去災害例からの代表的な表記、インターポールの災害犠牲者身元確認(DVI)フォームで使われる項目も収載している。
これらの項目は「口腔状態スナップショット」として「CSV形式データ」で保存される。これにより、歯科レセコンベンダが取り組みやすくなり、またHL7形式に変換しやすくなる。HL7形式に変換することにより、医科との共有がしやすくなる。
次回では、標準化のための段階を初期から順番に述べていきたい。
協会理事/広報・ホームページ部長 早坂 美都
(東京歯科保険医新聞2021年7月号3面掲載)
本稿ではワクチン接種後の医療従事者の感染対策やワクチン接種を終えた患者さんについての知見をまとめました。
お引き受けいただきましたのは、国立研究開発法人国立国際医療研究センター病院副病院長で同センター歯科・口腔外科診療科長の丸岡 豊氏。(「東京歯科保険医新聞」2021年7月1日 第616号掲載)
結論から申し上げますと、「ワクチン接種終わった」→「飲み会・会食 即OK」ではありません。ワクチン接種によって「発症」「重症化」を防ぐ効果は確認されておりますが、「感染」「伝播」を防ぐ効果はまだよくわかっておりません。
依然として医療機関を受診する患者さんはワクチン未接種の方が大多数です。そのため、ワクチンを接種した医療者が発症しなくても、気づかないうちに患者さんに新型コロナウイルスを感染させ、患者さんが発症してしまうかもしれません。引き続きマスクの常時着用、手指衛生、3密回避をはじめ、今まで徹底してきた感染対策を変わらずに継続することが重要です。
感染するリスクが極めて高いのが会食です。歓送迎会などを含め同居人以外との会食の自粛が求められます。自宅などに複数人で集まっての食事も会食になりますし、院内での朝食会議・ランチ会議も会食に該当します。
少なくとも私たちがスプレッダーにならないような自重は引き続き必要と思います。私たち医療従事者がなぜ優先接種の対象になったのかの意味をお考えください。
ワクチン接種前に手術を受けた方は術後どれだけの期間を空ければ良いのか、あるいはワクチン接種後にどれほどの期間を空ければ手術を受けられるのか、というお悩みがあると思います。
一般社団法人日本医学会連合からの4月23日付の提言では、これについてはエビデンスに基づく明確な基準は現在のところない、としています。術後には身体に加わった侵襲に伴う免疫応答や異化の亢進などの理由でワクチン接種は2週間ほど待機することが一般的であり、適切な接種時期の決定にかかる参考となる事実もないため、この2週間というのが妥当ではないか、ということのようです。同様にワクチン接種後の手術については一過性の副反応の頻度が少なくなる接種後3日目以降であれば手術は可能なのではないかとしています。医学会連合が発出した「COVID-19 ワクチンの普及と開発に関する提言(修正第4版 2021年4月23日)」をご参照ください。
ただ注意すべきこととして、この提言には公益社団法人日本麻酔科学会が名を連ねておりません。日本麻酔科学会は「mRNA COVID-19 ワクチン接種と手術時期について」を別に提言しており、微妙な温度差が垣間見えます。「全身麻酔関連についていえばまだまだわからないことはたくさんある」という立場のようですので、麻酔科担当医師との意思疎通が必要と思われます。
※注釈※
発症=症状が出ること
重症化=入院や集中治療が必要な状態になること
感染=ウイルスをもらうこと
伝播=ウイルスを他の人にうつすこと
現在、新規感染者数は再び増加の様相を呈し、このままではオリンピックに関連して8月初め頃に第5波襲来との予測もあり、やはり予断を許さないところです。
私たちは今、未体験の時代を生きています。日本より早くワクチン接種が進んでいる各国では様々な推奨のもと、一部緩和がされ始めております。しかし、それらの推奨をどこまで取り入れていくかについては、ワクチン接種後の対応や行動に関して、今後の流行状況やワクチン接種の状況を踏まえて判断されますので、常に最新情報には注意を払う必要があるでしょう。
―一般社団法人医学会連合が提言した「COVID-19 ワクチンの普及と開発に関する提言(修正第 4 版 2021 年 4 月 23 日)」PDF
https://www.jmsf.or.jp/uploads/media/2021/04/20210426063706.pdf
―公益社団法人日本麻酔科学会が提言した「mRNA COVID-19 ワクチン接種と手術時期について」PDF
https://anesth.or.jp/img/upload/ckeditor/files/2003_35_700_1.pdf
【プロフィール】
丸岡 豊 (まるおか・ゆたか)
[現職]
国立研究開発法人 国立国際医療研究センター病院 副病院長
同 歯科・口腔外科 診療科長
東京医科歯科大学 歯学部 臨床教授
[略歴]
1990年 東北大学 歯学部 卒業
1994年 東京医科歯科大学大学院 修了(博士・歯学)
1997年 米国Vanderbilt University Medical School, Cell Biology, Research Associate
2004年 東京医科歯科大学大学院 顎口腔外科学分野 講師
2007年 国立国際医療研究センター病院 歯科・口腔外科 診療科長
2019年 国立国際医療研究センター病院 副病院長(併任)
現在に至る
前回は、歯科医療の変革について述べた。では、歯科医療情報標準化のために最初に何を始めたのか。
2011年3月、東日本大震災が起こり、2013年から厚生労働省で標準化に向けた事業を開始した。口腔状態の表現を標準化し、診療情報の交換様式を視野に入れ、2017年には利活用および標準化普及事業が始まり、2020年に厚生労働省の標準規格が決定した。
標準化事業の目的の一つである身元の確認のためには、データ交換ができることが必要となる。口腔を過不足なく表現し、歯科医療機関で共有でき、医科(SS-MIX2)との連携が必要となる。
そのために、標準化仕様の定義に従った口腔状態の電子的記録を「口腔状態のスナップショット」と呼ぶことにして、身元の検索や確認ができるコード体系を作ることとした。標準化仕様である口腔診査情報標準コードに準拠することで、歯科医療機関同士で情報の共有化ができ、「口腔状態のスナップショット」を最新の状態に保つことで大規模災害での身元確認に資するデータが蓄積される。
ここで先に述べるが、今後重要となるポイントがいくつかある。個人の口腔内の情報はセンシティブな個人情報に該当するため、利活用にかかわる法的側面が重要である。背景としては以下の法律がある。
①個人情報保護法(2003年)生きている個人に関する法律。
②医療情報システムの安全管理ガイドライン(2005年)厚生労働省
※死者の情報も対象であり、守秘義務がある。
③改正個人情報保護法(2017年)要配慮個人情報。医療情報はすべて要配慮個人情報であるから、オプトアウト(※)で提供できない。
※「オプトイン」は、臨床研究は文書もしくは口頭で説明を行い、患者さんからの同意(インフォームド・コンセント)を得て行われること。
また、「オプトアウト」は研究の目的や実施についての情報を通知または公開し、研究のため
に自分のデータが使用されるのを望まない場合は、拒否の機会を保障すること。
将来的には、「口腔状態のスナップショット」は、生前情報の蓄積と死後情報のマッチングを目指していく。具体的には、乳幼児健診から後期高齢者歯周病健診まで一連の電子記録を蓄積し、管理できることを目指していく。
次号では、標準化までの具体的な経緯について述べていきたい。
協会理事/広報・ホームページ部長 早坂 美都
(東京歯科保険医新聞2021年6月号3面掲載)
―はじめに
「標準化」とは「いつ誰が行っても同じ手順で無駄なく作業を行えるか」を示すことである。口腔状態の表現を標準化することにより、診療情報の交換ができるようにするのが目的である。
東日本大震災(2011年3月)を契機に、歯科所見による身元確認が注目されるようになった。当時は、参照先の電子情報が不統一のために、現場での確認作業がなかなか進まなかった。大規模災害時において身元確認を正確かつ迅速に行うためには、歯科所見と情報技術の連携が必要となる。
厚生労働省医政局歯科保健課事業の一つとして、かねてより歯科所見の標準化について議論されてきた。2021年3月26日に、厚生労働省が保健医療分野の適切な情報化を進めることを目的に制定している「口腔診査情報標準コード仕様」が「厚生労働省標準規格」に採用された。
「口腔診査情報コード仕様」とは何なのか。その背景と経過には何かあるのか。それでは「医療情報」「標準化」の視点で今までの歯科治療を振りかえってみよう。
①オーダリングシステム(※1)の必要性が低かった。口頭指示で十分な施設規模および指示内容である。
②自己完結型の診療が多かった。自院内でほとんどの症例に対応できていた。
③診療録、レセプトは診療報酬請求のためだけで、情報の二次利用は行われていなかった。
④問診、インフォームドコンセントは口頭で済んでいた。
これらに対し、現代の歯科医療は、以下の視点が重視される。
①他職種連携が一般的になり、確実で正確な情報連携、指示伝達が求められる。
②地域医療連携。介護や行政など他の機関と協働する地域医療連携が求められる。
③同意書、交付文書。患者自身が情報に触れて自己決定する時代。
④エビデンスに基づいた治療。EBM(※2)が求められる。
今後、カルテ・レセプトの利活用に関する動きなどを見ると、医療界で共通言語を構築しなければならない時代となっていく可能性もある。
このような歯科医療の変革の中で、「標準化」という概念が生まれた。次号では、標準化のために最初に行われたことについて述べていきたい。
※1 オーダリングシステム
医師や看護師が行う検査や処方などの指示(オーダー)を電子的に管理する医療情報システム
※2 イービーエム(EBM)
「Evidence-Based Medicine」の頭文字をとったもので、「(科学的)根拠に基づいた医療」と訳されている。ここでいう(科学的)根拠(=エビデンス)とは、これまでに行われてきた医療に対する研究成果を指す。
協会理事/広報・ホームページ部長 早坂 美都
(東京歯科保険医新聞2021年5月号3面掲載)
