医療経済学の専門家で東京大学大学院特任教授の田倉智之氏による連載の4回目。今回のテーマは「新興感染症の医療介護医療か経済か両方か」。
COVID―19については、まだ不明な点が多く臨床的な議論などもあるため、油断は禁物ではあるが、社会的にはある程度落ち着いてきたと推察される。このような新興感染症は、繰り返す感染の波なども視野に入れた長期的な取り組みが必要であるうえ、「社会的距離(social distance)」を始めとする裾野の広い感染症対策が不可欠であり、衛生資材などの健康医療産業のみならず、経済活動全般に大きな影響を及ぼすことは論を待たない。
一般に、感染症対策を含む医療システムにおける活動は、それを支える原資自体が社会全般の経済活動と相互関係にあるため、継続的な対策が必要な場合ほど、臨床的な課題と経済的な側面のバランスを図りながら、社会システムの発展に努める必要がある。
そのため、ハイリスク層である高齢者や基礎疾患を有する国民の健康・生命の確保を最優先にしつつも、経済活動の低下をできるだけ小さくする努力は、各種の防疫活動(行動変容)の推進とともに重要な視点と思慮される。例えば、重症患者の受け皿(ICUなど)を確保することは、臨床成績を担保しながら経済活動の許容範囲を拡げる可能性もあり、結果として、医療を支える経済的な損失は減少するため、感染症対策にかかる費用は相殺され、死亡者数も低く抑えられることが想像される。
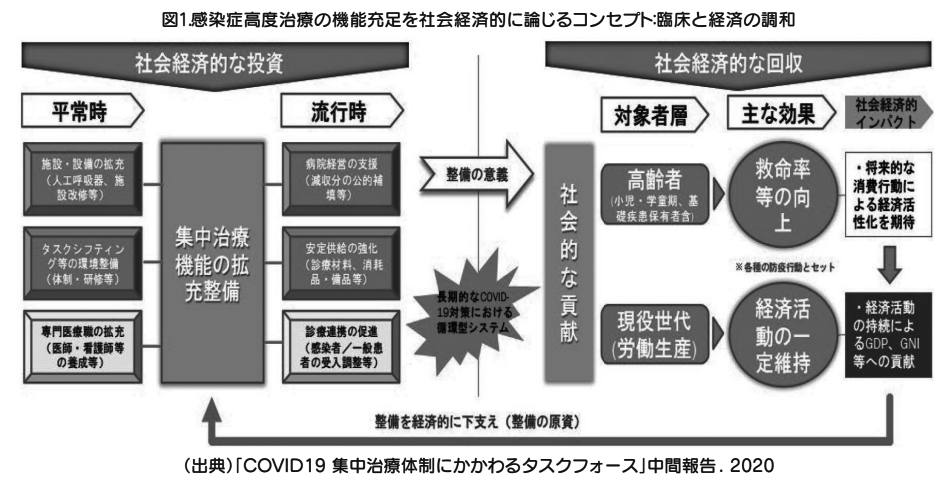
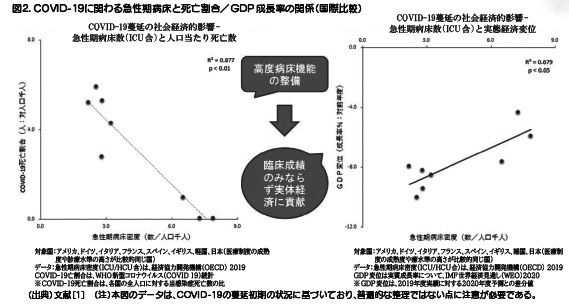
そこで次に、この社会経済的な投資と回収のバランスの意義について、関わる概念やデータを整理してみる(コンセプト:図1)。COVID―19のような臨床的な特性および経済(社会)的な影響を有する特異な感染症に適切かつ効率的に相対し、市民の健康・生命のみならず医療制度などの国民福祉を恒常的に支えるためには、従来(平常時)の医療提供体制の強化に加え、感染症蔓延(緊急時)に伴う財政支援などが不可欠と考えられる。特に、ICUとともにHCU(高度治療室)などをも有効活用し、集中治療供給体制の拡充を行うには、平常時の備えとして、人工呼吸器および関連設備などとともに、医師・看護師などのマンパワーの充足も必要になる。これらは、社会保障や医療経営の負担を高める懸念も生じるが、感染慢性時に実体経済へのマイナス影響を抑制し、経済的な成果を生むことも期待される。例えば、ICUも含む急性期病床の人口あたりの密度が高いと、COVID―19による人口あたり死亡者数が低い傾向も認められる(図2, p< 0.01)[1]。
加えて、国内総生産(GDP)の成長率と急性期病床の人口あたりの密度の関係を眺めると、平常時の急性期病床の密度は、COVID―19の蔓延に伴うGDPの成長率のマイナス影響を減じる傾向も示唆される(p<0.05)。以上から、不確実性の高い感染症の特徴に配慮しつつ、感染蔓延時のみならず平常時の備えや終息後の防疫を促進するには、経済活動の継続性も視野に入れて、中長期的な応対や関係者の意識改革を進めることが望まれる。新興感染症への対応策とはつまるところ、医療と経済の両立が理想であるため、臨床対応を優先しつつも、経済復興を早める工夫も不可欠であると考えられる。
これらは、国民のコンセンサスの醸成が前提でもあるため、普段より国民全体で共有すべきテーマと推察される。
田倉 智之(たくら・ともゆき):博士(医学)、修士(工学)東京大学 大学院医学系研究科 医療経済政策学講座 特任教授。1992年に北海道大学大学院工学研究科修了。東京大学医学部の研修を経て、2010年より大阪大学大学院医学系研究科 特任教授。2017年より現職。厚生労働省(中医協)費用対効果評価専門組織 委員長、内閣府 客員主任研究官、大阪大学医学部招聘教授、東邦大学医学部客員教授、日本循環器学会 Circulation Reports Associate Editor、日本心臓リハビリテーション学会 評議員など歴任
【文献】
[1]田倉智之. 医療のグローバル化とその課題_国際診療の社会経済. 整形・災害外科. Vol.64 No.3, pp.341-347. 2021